- viapractica.sk - Tromboembolie - prevence a léčba v pdf
- wikiskripta.eu - Trombembolická nemoc
- wikiskripta.eu - Tromboembolická nemoc (pediatrie)
- lf.upjs.sk - Tromboembolická choroba Vladimír Kollárik
- vaskularnamedicina.sk - pdf s článkem Vénová tromboembolická choroba v klinické praxi
- medicinapropraxi.cz - Rizika a prevence tromboembolické choroby v pdf
- solen.cz - Trombóza a hormonální antikoncepce u mladistvých dívek
Tromboembolická nemoc, proč vzniká, jak souvisí s plicní embolií?
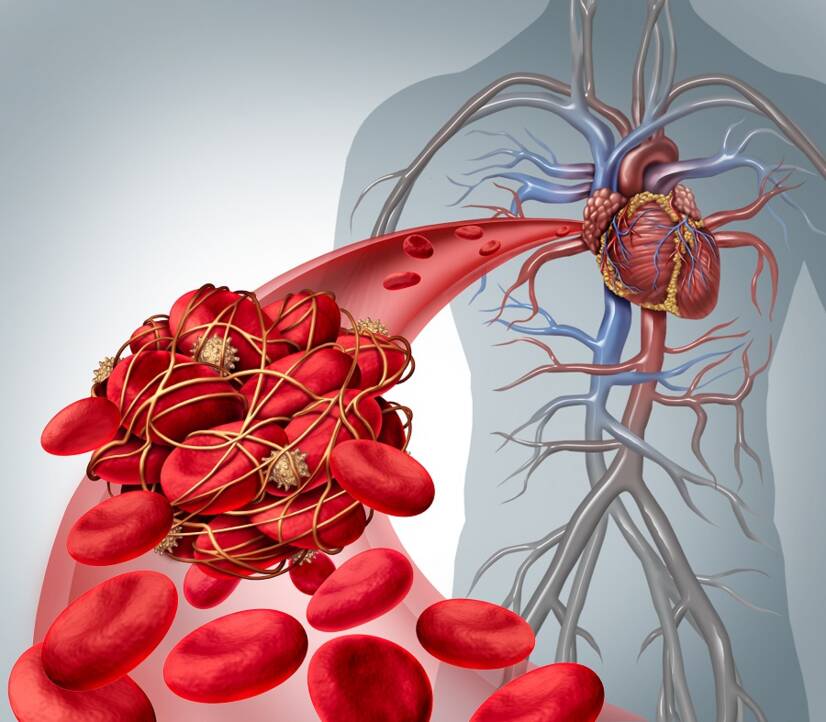
Tromboembolie představuje riziko vzniku závažných komplikací, které ohrožují život člověka.
Hlavní příznaky
- Bolest nohou
- Dušnost
- Točení hlavy
- Bolest na hrudi
- Malátnost
- Pocit těžkých nohou
- Modrá kůže
- Pocení
- Nízký krevní tlak
- Otoky končetin
- Poruchy vědomí
- Tlak na hrudi
- Únava
- Vykašlávání krve
- Vysoký krevní tlak
- Zrychlený tep
- Zvětšení srdce
Vlastnosti
Tromboembolická nemoc, tromboembolismus, spolu s akutním koronárním syndromem a cévní mozkovou příhodou tvoří skupinu onemocnění, která významným podílem ohrožují zdraví a život člověka.
Základem srdečně-cévních onemocnění jsou rizikové faktory, které mohou být neovlivnitelné a ovlivnitelné.
Co to znamená?
První skupinu tvoří neovlivnitelné faktory, jejichž příkladem je stoupající věk a genetická predispozice. Tyto svým jednáním neumíme změnit.
Druhou část tvoří skupina faktorů, na které má přímý vliv naše jednání. Příkladem je nedostatek pohybu, nadváha a obezita, kouření, příjem stravy, psychické zatížení a celkový životní styl.
Uvádí se, že...
Tromboembolie je jednou z nejčastějších příčin úmrtnosti v průmyslových zemích.
V populaci zdravých lidí jde o onemocnění vyskytující se pouze vzácně.
Přičemž postihuje přibližně 0,01 % lidí do 40. roku života.
A 0,1 až 0,2 % populace mezi 40. až 60. rokem.
TEN = TromboEmbolická Nemoc.
Riziko TEN ve zdravé populaci výrazně zvyšují různé situace, které se vyskytují během života. Významnou částkou přispívají již přidružené vrozené a získané poruchy srážení krve.
Následně multifaktoriální vliv významně zvyšuje míru výskytu.
A...
Čím více faktorů se účastní,...
Tím je míra rozvoje komplikací vyšší.
Opačný efekt má dostatečná míra profylaxe.
Profylaxe = soubor činností, které mají ochránit před rozvojem onemocnění = ochrana před nemocí.
Účinná a včasná profylaxe významně snižuje riziko vzniku komplikací.
Uvádí se, že její zavedením poklesl výskyt úmrtí následkem tromboembolie o 50–75 %.
Tromboembolie spojuje dva chorobné stavy. Těmi jsou:
- hluboká žilní trombóza
- plicní embolie
Za vznikem onemocnění tedy stojí přítomnost trombu, čili krevní sraženiny v žilách, a embolizace do plicního řečiště.
Co je hluboká žilní trombóza?
Vyznačuje se přítomností chorobného vzniku krevních sraženin – trombů – v žilním systému.
Nejčastěji jde o vznik trombů v žilách dolních končetin.
Méně často vznikají v oblasti pánve, v žilách ledvin či horních končetin, ale i přímo ve velkých dutých žilách.
Podle místa vzniku trombózy se uplatňuje pravidlo:
Čím výše krevní sraženina vzniká, tím je vyšší riziko plicní embolie.
Trombóza je stav chorobného srážení krve v cévách nebo v srdci. Dochází k narušení rovnováhy mezi srážením krve a fibrinolýzou.
Srážení krve = hemokoaguace, která má zabránit vykrvácení při poranění.
Fibrinolýza = proces rozpouštění krevních sraženin.
V neporušených cévách za normálních okolností nedochází k tvorbě krevních sraženin. Jelikož je reguluje proces fibrinolýzy.
V případě narušení rovnováhy mohou vzniknout dva stavy:
- nadměrné srážení krve = trombóza
- stavy krvácení = nadměrné krvácení
Vznik embolie podporuje hromadění krve v žilách dolních končetin a změna proudění krve v nich. Čím výš k trombóze dochází, tím je i riziko odtržení krevní sraženiny vyšší.
Hluboký žilní systém ve zkratce tvoří velké žíly, které probíhají v okolí tepen. Do nich se krev dostává soutokem menších žil i z povrchových částí lidského organismu.
Obecně se na vzniku hluboké žilní trombózy podílí změna hemodynamiky neboli proudění krve, porucha koagulace krve, tedy srážení, a narušení cévní stěny.
Plus momentální stav fibrinolytického systému.
Embolie a embolizace jsou...
V širším smyslu jde o stav, kdy se do cévního řečiště zanese cizí předmět. Ten může mít rozličný původ.
Embolizace nastává například z důvodů:
- krevní sraženiny – trombus = tromboembolie
- tuku = tuková embolie
- vzduchu = vzduchová embolie
- plodové vody
- nádorových buněk
- cizího tělesa
Při tromboembolii jde o krevní sraženinu, která narůstá na stěně žíly.
Po jejím uvolnění je vypuzena do krevního řečiště.
Následně podle velikosti ucpe cévu v jiné části organismu.
Nastává embolie.
Příkladem je embolie do plic.
Tromboembolizace podle místa vzniku v tabulce
| Místo vzniku krevní sraženiny | Místo ucpání cév |
| Žíly dolních končetin | Plicní tepny, sraženina neprochází přes nejmenší cévní spleti v plicích do mozku, paradoxně, při vrozených srdečních vadách a defektu septa může nastat i cévní mozková příhoda |
| Pravé srdce | Plicní tepny |
| Krční žíly | Plicní tepny, často vzduchová embolie při operaci nebo následkem poranění |
| Levé srdce | mozek, ledviny, slezina, břišní tepny, tepny dolních končetin, tvorba trombů při arytmii a chlopenních chybách |
| Aorta | mozek, ledviny, slezina, břišní tepny, tepny dolních končetin |
| Plicní žíly | mozek, ledviny, slezina, břišní tepny, tepny dolních končetin |
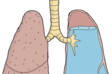
Plicní embolie vzniká při ucpání plicních cév. Na rozsahu ucpání a velikosti embolu závisí celkový průběh a stav.
Jde o akutní stav, který má vysoké riziko úmrtí. Uvádí se, že při neléčení stoupá až na 30 %.
Masivní embolizace do hlavního kmene plicnice způsobí reflexní zastavení činnosti srdce a smrt.
Chcete se dozvědět více o:
Tromboembolické nemoci.
O jejích příčinách.
Příznacích či léčbě?
Tromboembolie z bližšího pohledu
= Chorobný proces, který vzniká na základě dvou podjednotek.
V první řadě jde o trombózu hlubokých žil a ve druhém o plicní embolii.
1. Trombóza
Vzniká na různých místech. Nejčastěji jde o žíly dolních končetin. Méně často jsou to horní končetiny, pánev či velké žíly.
Embolizace z dolních končetin tvoří až 85% podíl.
Trombóza v oblasti bérce může probíhat bezpříznakově či mírně. Tyto krevní sraženiny jsou většinou rozpuštěny a nejsou zdrojem embolizace.
Trombus vznikne a následně je rozpuštěn.
Nezpůsobí potíže nebo má jen mírné projevy.
Není příčinou embolizace.
Situaci mění a riziko zvyšuje trombus v oblasti podkolenní žíly (vena popliteal) a výše.
Rizikem je i vlající trombus. Tedy trombus, který je uchycen na stěně cévy v nižších částech končetiny, avšak jeho konec volně vlaje, plave v proudu krve ve vyšší úrovni. Zde hrozí jeho odtržení a vznik embolu.
Formy žilní trombózy:
- ascendentní – trombus v žilách lýtka, šíří se směrem vzhůru do stehna a pánve, a to během hodin, dní, ale také týdnů
- transfasciální – vycházející z povrchových žil dolních končetin, jejíž rizikem je šíření až na hlubokou žilní trombózu
- descendentní – trombus vzniká v oblasti pánve a způsobuje velký otok dolní končetiny, bolest a změnu barvy končetiny
HŽT = hluboká žilní trombóza.
2. Plicní embolie
Plicní tromboembolie je stavem, kdy odtržený trombus ucpe cévu, plicní tepnu.
Cévy směřující:
Od srdce = tepny.
Do srdce = žíly.
K plicní embolizaci dochází v případech, kdy je mechanicky uzavřené plicní řečiště. Toto uzavření může nastat v různém rozsahu a na jakémkoli místě.
Rozsah uzavření cévy může být částečný či úplný.
Může mít formu:
- periferní, subsegmentální – lehká forma
- centrální segmentální, lobární – středně těžká forma
- centrální s masivní obstrukcí – těžká forma, srdeční selhání až smrt
PE = plicní embolie.
HŽT + PE = XY
Tromboembolie = plicní embolie vznikající následkem hluboké žilní trombózy.
Tyto dva chorobné stavy se rozvíjejí nejčastěji následkem jiného onemocnění, na základě jiného chorobného stavu a patologického procesu.
Údajně jde o třetí nejčastější onemocnění po koronárním syndromů a cévní mozkové příhodě.
V případě TEN má význam hlavně opožděná diagnostika a podhodnocení rizik spojených s onemocněním.
Přičemž onemocnění může mít rozličný průběh, od klinicky němého, čili asymptomatického, přes mírný až po masivní a končící úmrtím.
Ptáte se: Co zapříčiní TEN?
Příčiny
Základem je vznik trombu, čili krevní sraženiny v cévách. Patofyziologii vyslovil již v roce 1856 Rudolf Ludwig Carl Virchow – německý lékař.
Virchowova trias zahrnuje:
- změnu hemodynamiky, pojem zahrnuje poruchu proudění krve v cévách
- turbulenci při proudění krve
- stázu krve
- zapříčiní ji například:
- výduť cévy, aneurysma
- srdeční selhání
- chlopenní chyba
- omezená hybnost končetiny
- dlouhé cestování
- mechanický útlak cévy
- poruchu koagulace, čili zvýšenou náchylnost na srážení krve
- poruchy rovnováhy v systému srážení krve
- dědičné faktory
- získané onemocnění, pro zánětlivou nemoc, nádor, těhotenství, kouření
- narušení cévní stěny
- na porušenou vnitřní stěnu cévy nasedají krevní destičky a ostatní komponenty srážení krve
- příčinou může být:
- úraz
- operace
- patologický proces cév, ale i v blízkosti cév
Při tromboembolické nemoci se účastní multifaktoriální vliv. Jak již bylo uvedeno, u zdravého člověka je riziko vzniku nízké.
Situace se mění s přibývajícím počtem činitelů.
Více faktorů = vyšší riziko vzniku TEN.
Obecně se mezi rizikové faktory řadí například:
- věk – vyšší věk
- imobilizace nad 3 dny – také hospitalizace mimo chirurgický zákrok
- dlouhá cesta dopravním prostředkem, autem, letadlem, a to nad 4 hodiny
- těhotenství, šestinedělí
- užívání hormonální léčby a hormonální antikoncepce
- velká operace
- dlouhá operace nad 3 až 4 hodiny
- typ anestézie
- trombóza žil v anamnéze
- cévní mozková příhoda v anamnéze
- akutní infarkt srdečního svalu v anamnéze
- srdeční selhání
- křečové žíly – varixy DK
- úraz
- polytrauma – úrazové poškození více orgánových systémů a orgánů závažným mechanismem, příkladem je dopravní nehoda, pád z velké výšky
- úraz hlavy a mozku, poranění páteře a míchy
- úraz a zlomenina dolních končetin
- kanylace cév, hlavně centrální žilní katétr
- onemocnění srdeční chlopně, náhrada srdeční chlopně, stenty
- vrozené srdeční vady
- dehydratace
- septický stav
- obezita
- drogy
- kouření
- onkologická onemocnění, rakovina
- onemocnění krve a dědičné poruchy koagulace
- trombocytóza
- faktor V Leiden
- antifosfolipidový syndrom
- deficit antitrombinu III
- ostatní onemocnění
- ledvin
- ulcerózní kolitida
- zánět cév a jiné systémové infekce
- systémový lupus erythematodes
Zajímavé je, že:
Ve vztahu k operačnímu výkonu se zvýšené riziko uvádí hlavně při operaci kyčelního kloubu, a to při ortopedickém výkonu, jako je náhrada kyčelního kloubu, ale i při zlomenině.
Náhrada kloubu, umělý kloub = totální endoprotéza – TEP.
V této souvislosti se uvádí i fakt, že riziko při operačním výkonu TEP kyčelního kloubu stoupá v rozsahu od 0,7 až po 30 %.
Ve srovnání při TEP kolena jde o riziko 1,8–7 %.
Riziko výskytu TEN zvyšuje jakýkoliv chirurgický výkon.
Laparoskopie ale snižuje míru zásahu do organismu, přičemž je člověk i rychleji mobilizován. Což snižuje míru rizika od 0,06 až po 0,9 %.
+
Zhoršující rizikové faktory:
- věk, a to nad 40 let
- obezita
- kouření může zvýšit riziko až 1,5násobně, po 6 měsících klesá na úroveň nekuřáka
- hormonální léčba – 2násobné riziko
- hormonální antikoncepce – 3násobné riziko
- těhotenství a období šestinedělí až 5násobné riziko spolu s jinými faktory
- onkologické onemocnění je velkým činitelem při vzniku TEN, k čemuž přispívá i nežádoucí účinek chemoterapie a imobilizace pacienta
Tabulka uvádí rizikové faktory pro vznik TECH
| Skupina faktorů | Faktory |
| Vrozené rizikové |
|
| Získané neovlivnitelné |
|
| Získané ovlivnitelné |
|
| Vliv prostředí |
|
Tromboembolie u dětí a dospívajících
K rozvoji krevních sraženin dochází i v období dětství a dospívání. Hlavní složkou jsou získané rizikové faktory, přičemž uvádí poměr 95 %, protože u dospělé populace je to 60 %.
Ze všech jde hlavně o rizikové faktory jako je:
- zavedený centrální žilní katétr, čili kanylace velké žíly, a to buď do horní a dolní duté žíly a blízkých přítoků (žíly jugularis, subclavia či femoralis)
- nebo umbilikální katétr a jiný cévní katétr
- úrazy a polytraumata
- po větších operacích
- při srdečních vadách
- umělé náhrady chlopně
- autoimunitní onemocnění
- Kawasakiho nemoc
- po transplantaci orgánu
- hormonální antikoncepce u dospívajících dívek
- kouření
- vrozené stavy nadměrné koagulace krve
Nejčastější umístění trombózy je v:
- místě zavedení kanyly do žíly
- ledvinových žilách
- portální žíle
- pravé předsíni
- žilách dolních končetin u dospívající populace
Příznaky
Příznaky jsou závislé na několika faktorech.
Ve většině případů se tromby v žilách lýtka zcela rozpustí, a to i bez léčby. Nicméně, přibližně 20 procent se rozšiřuje ve směru nahoru.
Lýtkové tromby jsou málo rizikové. Zvyšující riziko stoupá s výškou umístěním trombu.
Riziko se zvyšuje hlavně u trombů v oblasti podkolenní žíly a směrem výše. Ale existují i studie, které tvrdí, že i trombóza v lýtkách je možností pro rozvoj masivní plicní embolie.
Trombóza je závažná i z pohledu poškození chlopní v žilách dolních končetin.
Zajímavé:
Chlopně v žilním systému dolních končetinách pomáhají krvi ve správném proudění a
postupu směrem vzhůru proti gravitaci.
Kromě chlopní proudění krve dopomáhají také svaly dolních končetin a
pulsace tepen, vedle kterých vedou hluboké žíly.
Při trombóze je možností výskyt řady příznaků jako:
- otok jedné dolní končetiny
- charakteristický nesymetrický jednostranný otok
- případně je zhoršený otok obou končetin s výraznějším otokem pouze jedné končetiny
- bolest dolní končetiny
- pohyb ji zhoršuje
- pocit napětí v končetině
- pocit těžkých nohou
- dotyková bolest
- omezení pohyblivosti dolní končetiny
- zvýšená náplň povrchových žil
- končetina může být na dotyk teplejší
Plicní embolizace se může projevit:
- náhle vzniklá dyspnoe – dušnost
- zrychlení dýchání – tachypnoe
- zrychlení srdeční činnosti – tachykardie
- cyanóza – modrání kůže
- bolest na hrudi
- kašel
- vykašlávání krve
- zvýšení tělesné teploty
- při masivní embolizaci se vyskytne také:
- pocit úzkosti
- strach ze smrti
- kolaps
- petechie – drobné krevní výrony, jak hlavička jehly
- selhání funkce pravého srdce
- šokový stav – kardiogenní šok
- až smrt
Uvádí se, že se plicní embolie projeví tehdy, pokud je uzavřených 30–50 % plicního řečiště.
Chronickou komplikací je posttrombotický syndrom a chronická tromboembolická plicní hypertenze či cor pulmonale.
Posttrombotický syndrom je stav poškození žil. Ty jsou v místě trombózy zúžené a mají poškozené chlopně. To je příčinou stagnace krve, čili hromadění krve v dolní končetině, jelikož se zhoršila funkce vytlačování krve směrem vzhůru k srdci.
Tyto změny následně opětovně přispívají k tvorbě trombózy.
Kromě otoku se projeví také bolestí končetiny, kožními změnami (barva a kvalita pokožky) až tvorbou vředů. Ty jsou známé i pod označením jako bércové vředy.
Diagnostika
Diagnostika je zaměřena na anamnézu. V osobní anamnéze je důležité zjistit předchozí stavy trombózy, u žen je důležitý údaj o opakovaných potratech v minulosti.
Trombóza a hyperkoagulace stavy jsou vysokým rizikovým faktorem potratu.
Dále se v rodinné anamnéze zjišťuje výskyt onemocnění, jako je trombóza, ale také srdeční infarkt, cévní mozková příhoda.
Následuje...
Důležitou součástí je fyzikální vyšetření a klinický obraz onemocnění.
V tomto případě se vyšetřují obě dolní končetiny, porovnává se jejich obvod, otok, barva, teplota pokožky, přítomnost pulzací a náplň povrchových žil. Doplňují se speciální vyšetření, jako Homansovo a plantární znamení.
Vyšetřuje se krevní tlak, puls, pravidelnost srdeční činnosti, okysličení krve kyslíkem, dechová frekvence, sleduje se prokrvení periferie, ale i rtů a sliznic pro případnou cyanózu a poslechem za pomoci fonendoskopu i samotné dýchání a ozvy srdce.
Svůj význam má i odběr krve na laboratorní vyšetření. Zde se sledují krevní parametry v krevním obraze, hodnoty různých koagulačních faktorů a obecné koagulační vyšetření, D-dimer, plus biochemie, jaterní testy, případě genetické vyšetření.
+
Mezi významné vyšetřovací metody patří:
- EKG
- ECHO
- Duplexní sonografie – vyšetření cév, zobrazuje stav cév a proudění krve v celém rozsahu končetiny
- venografie – invazivní způsob a podání kontrastní látky
- CT, plus angio
- MRI, plus angio
Při diferenciální diagnostice je nutné myslet i na jiná onemocnění. Příkladem je kardiální dekompenzace, srdeční infarkt, respirační selhání – selhání dýchání, infekce dýchacích cest, plic, onemocnění jater (cirhóza, rakovina, porucha funkce) a ledvin, ale také jiné stavy po úrazu, při útlaku nádorem, abscesem či lymfomem či tromboflebitida.
Při diagnostice jsou k dispozici i různé skórovací systémy, na základě kterých se hodnotí pravděpodobnost plicní embolie jako je Ženevské či Wellsovo skóre.
Tabulka uvádí Wellsovo skóre předpokladu plicní embolie
| Predisponující faktory |
|
|
| Symptomy |
|
|
| Klinické příznaky |
|
|
| Klinický stav |
|
|
| vyhodnocení | Klinická pravděpodobnost PE | Součet bodů |
| Nízká | 0–1 | |
| Střední | 2–6 | |
| Vysoká | více než 7 | |
| 2stupňová klasifikace | ||
| PE není pravděpodobná | 0–4 | |
| PE je pravděpodobná | více než 4 |
Průběh
Průběh onemocnění – tromboembolie – se přímo odvíjí od oblasti umístění trombózy a jejím rozsahu.
Přítomnost malých krevních sraženin v žilách lýtka se nemusí projevit. Jde o klinicky němý, asymptomatický průběh onemocnění.
Tyto malé krevní sraženiny se většinou rozpustí samy, bez potřebné léčby a nejsou příčinou embolizace.
Případně se přidruží pouze mírné potíže. Ty mohou být v podobě pocitu těžkých nohou, bolesti v oblasti lýtka, případně nastoupí mírný otok.
Tímto způsobem je možností, že onemocnění postupuje několik dní či týdnů.
Stejně jako otok, i trombóza může následně progredovat – postupovat.
Důvodem zhoršení otoku je stáza krve, tedy její hromadění v dolní končetině. Zapříčiňuje ji porucha funkce žilních chlopní a nedostatečné proudění krve proti gravitaci.
V tomto okamžiku se zvyšuje i riziko komplikace, a tedy embolizace.
Po odtržení se trombus označuje jako embolus.
A teď už během několika sekund nastává embolizace. Pokud se embolus dostává do pravého srdce, je vymrštěn do plicního řečiště.
Podle jeho velikosti a místa vytvořené překážky se následně začnou přidružovat zdravotní potíže.
Příkladem je náhle vzniklá dušnost, čili pocit nedostatku vzduchu. Vyskytuje se také kašel, až vykašlávání krve, bolest na hrudi, strach ze smrti a při masivní plicní embolii a uzavření kmene plicnice i smrt.
Důležitá je prevence a profylaxe...
Velký význam má prevence a cílená profylaxe před vznikem zdravotních komplikací.
Vyskytující se predispozice musí být včas odhaleny a léčeny. Používají se antikoagulancia. Doporučuje se nošení elastických punčoch.
V případě hospitalizace je důležitá raná mobilizace, aby nebyl pacient dlouho imobilizovaný.
Prevence se musí dodržet i v případě práce s dlouhodobým sezením nebo a vyvarování se dlouhodobé jednotvárné polohy vsedě a ve stoje. Proto je nutná dostatečná pohybová aktivita.
Pomáhá podkládání dolních končetin do vyvýšené polohy. To zlepšuje návrat krve do horní poloviny těla a snižuje tlak v žilách dolních končetin.
Dostatečný pohyb a omezení sedavého stylu života!
Preventivní je pravidelná a sportovní aktivita. Omezující může být pouze zdravotní problém. Postačuje ovšem každodenní dostatečně dlouhá chůze.
Druhou stranu tvoří racionální strava a dostatečný pitný režim. Nutné je udržovat si vhodnou tělesnou hmotnost.
Pozor! Úplné vynechání kouření.
Budete cestovat autem či letadlem a dlouhou dobu?
Poraďte se se svým lékařem. Pomůže určit vhodnou formu prevence.
Během cestování a u práce za stolem pomůže:
- dostatečné a pravidelné přestávky
- změna polohy a chůze
- procvičování svalů dolních končetin
- přitahování špiček nohou směrem nahoru a dolů
- napínání svalů lýtka, stehen a hýždí
- nepít alkohol a nekouřit
- pít dostatek tekutin
- neužívat léky na spaní a nespat – člověk tehdy schopen měnit polohu a procvičovat svaly
- elastické kompresivní punčochy
Jak se léčí: Tromboembolická nemoc
Léčba tromboembolické choroby: Léky a invazivní metody
Zobrazit víceTromboembolickou nemoc se léčí
Tromboembolickou nemoc vyšetří
Další názvy
Zajímavé zdroje informací